Medrol 16mg, 4mg, 8mg Methylprednisolone Použití, vedlejší účinky a dávkování. Cena v internetové lékárně. Generické léky bez předpisu.
Co je Medrol 8 mg a jak se používá?
Medrol 4 mg je lék na předpis používaný k léčbě zánětlivých stavů, jako je artritida, lupus, psoriáza, ulcerózní kolitida, alergické poruchy, endokrinní poruchy a stavy, které postihují kůži, oči, plíce, žaludeční nervový systém nebo krevní buňky. Medrol 4 mg lze užívat samostatně nebo s jinými léky.
Medrol je kortikosteroid, protizánětlivá látka.
Jaké jsou možné vedlejší účinky Medrolu 4 mg?
- dušnost,
- otok,
- rychlý nárůst hmotnosti,
- modřiny,
- ztenčení kůže,
- nehojící se rány,
- rozmazané vidění,
- tunelové vidění,
- bolest očí,
- vidět halo kolem světel,
- těžká deprese,
- změny osobnosti,
- neobvyklé myšlenky nebo chování,
- náhlá bolest v ruce, noze nebo zádech,
- krvavá nebo dehtovitá stolice,
- vykašlávání krve nebo zvratků, které vypadají jako kávová sedlina,
- záchvaty,
- křeče v nohou,
- zácpa,
- nepravidelný srdeční tep,
- chvění v tvé hrudi,
- zvýšená žízeň nebo močení a
- necitlivost nebo mravenčení
Pokud máte některý z výše uvedených příznaků, okamžitě vyhledejte lékařskou pomoc.
Mezi nejčastější nežádoucí účinky přípravku Medrol 16 mg patří:
- otoky rukou nebo kotníků,
- závratě nebo pocit točení hlavy,
- změny ve vaší menstruaci,
- bolest hlavy,
- mírná svalová bolest nebo slabost a
- žaludeční nevolnost nebo nadýmání
Informujte lékaře, pokud máte jakýkoli nežádoucí účinek, který vás obtěžuje nebo který neustupuje.
To nejsou všechny možné vedlejší účinky Medrolu. Pro více informací se zeptejte svého lékaře nebo lékárníka.
Zavolejte svého lékaře o radu ohledně nežádoucích účinků. Nežádoucí účinky můžete hlásit úřadu FDA na čísle 1-800-FDA-1088.
POPIS
MEDROL tablety obsahují methylprednisolon, což je glukokortikoid. Glukokortikoidy jsou adrenokortikální steroidy, přirozeně se vyskytující i syntetické, které se snadno vstřebávají z gastrointestinálního traktu. Methylprednisolon se vyskytuje jako bílý až prakticky bílý krystalický prášek bez zápachu. Je těžce rozpustný v alkoholu, dioxanu a methanolu, těžce rozpustný v acetonu a chloroformu a velmi těžce rozpustný v etheru. Je prakticky nerozpustný ve vodě.
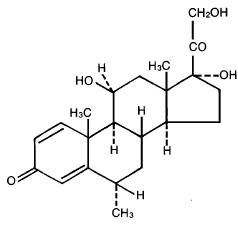
Chemický název methylprednisolonu je pregna - 1,4 - dien - 3,20-dion, 11, 17, 21-trihydroxy-6-methyl-, (6α, 11β)-a molekulová hmotnost je 374,48. Strukturální vzorec je uveden níže:
Každá MEDROL (methylprednisolon) tableta pro perorální podání obsahuje 2 mg, 4 mg, 8 mg, 16 mg nebo 32 mg methylprednisolonu. Neaktivní složky:
2 mg Stearát vápenatý Kukuřičný škrob Erythrosin Sodná sůl Laktóza Minerální olej Kyselina sorbová Sacharóza
4 a 16 mg Stearát vápenatý Kukuřičný škrob Laktóza Minerální olej Kyselina sorbováSacharóza
8 a 32 mg Stearát vápenatý Kukuřičný škrob F D & C Žlutá č. 6 Laktóza Minerální olej Kyselina sorbováSacharóza
INDIKACE
Tablety MEDROL (methylprednisolon) jsou indikovány za následujících podmínek:
1. Endokrinní poruchy
Primární nebo sekundární adrenokortikální insuficience (hydrokortison nebo kortizon je první volbou; syntetická analoga mohou být použita ve spojení s mineralokortikoidy, kde je to vhodné; v kojeneckém věku je zvláště důležitá suplementace mineralokortikoidy). Vrozená adrenální hyperplazie Nehnisavá tyreoiditida Hyperkalcémie spojená s rakovinou
2. Revmatické poruchy
Jako doplňková léčba ke krátkodobému podávání (k uklidnění pacienta při akutní epizodě nebo exacerbaci) při: Revmatoidní artritidě, včetně juvenilní revmatoidní artritidy (vybrané případy mohou vyžadovat udržovací léčbu nízkými dávkami) Ankylozující spondylitidě Akutní a subakutní burzitida Synovitida osteoartrózy Akutní nespecifická tenosynovitida Posttraumatická osteoartritida Psoriatická artritida Epikondylitida Akutní dnavá artritida
3. Kolagenní onemocnění
Během exacerbace nebo jako udržovací léčba ve vybraných případech: Systémový lupus erythematodes Systémová dermatomyozitida (polymyositida) Akutní revmatická karditida
4. Dermatologická onemocnění
Bulózní dermatitida herpetiformis Těžký multiformní erytém (Stevens-Johnsonův syndrom) Těžká seboroická dermatitida Exfoliativní dermatitida Mycosis fungoides Pemphigus Těžká psoriáza
5. Alergické stavy
Kontrola závažných nebo zneschopňujících alergických stavů, které nelze zvládnout adekvátními zkouškami konvenční léčby: Sezónní nebo celoroční alergická rýma Reakce z přecitlivělosti na léky Sérová nemoc Kontaktní dermatitida Bronchiální astma Atopická dermatitida
6. Oční onemocnění
Závažné akutní a chronické alergické a zánětlivé procesy postihující oko a jeho adnex, jako jsou: Alergické marginální vředy rohovky Herpes zoster ophthalmicus Zánět předního segmentu Difuzní zadní uveitida a choroiditida Sympatická oftalmie Keratitida Optická neuritida Alergická konjunktivitida Chorioretinitida Iritida a iridocyklitida
7. Respirační choroby
Symptomatická sarkoidóza Beryllióza Loefflerův syndrom neřešitelný jinými prostředky Fulminující nebo diseminovaná plicní tuberkulóza při současném použití s vhodnou antituberkulózní chemoterapií Aspirační pneumonitida
8. Hematologické poruchy
Idiopatická trombocytopenická purpura u dospělých Sekundární trombocytopenie u dospělých Získaná (autoimunitní) hemolytická anémie Erytroblastopenie (RBC anémie) Vrozená (erytroidní) hypoplastická anémie
9. Neoplastická onemocnění
Pro paliativní léčbu: Leukémií a lymfomů u dospělých Akutní leukémie v dětství
10. Edematózní stavy
K navození diurézy nebo remise proteinurie u nefrotického syndromu, bez urémie, idiopatického typu nebo v důsledku lupus erythematodes.
11. Gastrointestinální onemocnění
Uklidnit pacienta v kritickém období nemoci při: Ulcerózní kolitidě Regionální enteritida
12. Nervový systém
Akutní exacerbace roztroušené sklerózy
13. Různé
Tuberkulózní meningitida se subarachnoidálním blokem nebo hrozící blokádou při současném použití s vhodnou antituberkulózní chemoterapií. Trichinelóza s neurologickým nebo myokardiálním postižením.
DÁVKOVÁNÍ A PODÁVÁNÍ
Počáteční dávka přípravku MEDROL 16 mg tablety se může lišit od 4 mg do 48 mg methylprednisolonu denně v závislosti na konkrétní léčené chorobě. V méně závažných situacích budou obecně postačovat nižší dávky, zatímco u vybraných pacientů mohou být vyžadovány vyšší počáteční dávky. Počáteční dávka by měla být zachována nebo upravena, dokud není zaznamenána uspokojivá odpověď. Pokud po přiměřené době nedojde k uspokojivé klinické odpovědi, měl by být MEDROL (methylprednisolon) vysazen a pacient převeden na jinou vhodnou léčbu.
TREBA ZDŮRAZNIT, ŽE POŽADAVKY NA DÁVKOVÁNÍ JSOU PROMĚNNÉ A MUSÍ BÝT INDIVIDUALIZOVÁNY NA ZÁKLADĚ LÉČENÉ NEMOCI A REAKCE PACIENTA. Poté, co je zaznamenána příznivá odezva, měla by být stanovena správná udržovací dávka snižováním počáteční dávky léku po malých úbytcích ve vhodných časových intervalech, dokud není dosaženo nejnižší dávky, která udrží adekvátní klinickou odpověď. Je třeba mít na paměti, že je třeba neustále sledovat dávkování léků. Mezi situace, které mohou vyžadovat úpravu dávkování, jsou zahrnuty změny klinického stavu sekundární k remisím nebo exacerbacím v procesu onemocnění, individuální reakce pacienta na lék a účinek vystavení pacienta stresovým situacím, které přímo nesouvisejí s léčenou entitou onemocnění; v této poslední situaci může být nutné zvýšit dávku MEDROL (methylprednisolonu) po dobu odpovídající stavu pacienta. Pokud má být po dlouhodobé léčbě lék vysazen, doporučuje se vysazovat jej postupně, nikoli náhle.
Roztroušená skleróza
Při léčbě akutních exacerbací roztroušené sklerózy se osvědčily denní dávky 200 mg prednisolonu po dobu jednoho týdne a následně 80 mg obden po dobu 1 měsíce (4 mg methylprednisolonu odpovídá 5 mg prednisolonu).
ADT® (alternativní denní terapie)
Alternativní denní terapie je režim dávkování kortikosteroidů, při kterém se každé druhé ráno podává dvojnásobek obvyklé denní dávky kortikoidu. Účelem tohoto způsobu terapie je poskytnout pacientovi vyžadujícímu dlouhodobou farmakologickou dávkovou léčbu příznivé účinky kortikoidů při minimalizaci některých nežádoucích účinků, včetně suprese hypofýzy a nadledvin, cushingoidního stavu, abstinenčních příznaků kortikoidů a suprese růstu u dětí. .
Odůvodnění tohoto léčebného plánu je založeno na dvou hlavních předpokladech: (a) protizánětlivý nebo terapeutický účinek kortikoidů přetrvává déle než jejich fyzická přítomnost a metabolické účinky a (b) podávání kortikosteroidu každé druhé ráno umožňuje obnovení více téměř normální hypotalamo-hypofýza-adrenální (HPA) aktivita v den bez steroidů.
pochopení tohoto zdůvodnění může pomoci krátký přehled fyziologie HPA. Pokles volného kortizolu, který působí primárně prostřednictvím hypotalamu, stimuluje hypofýzu k produkci zvyšujícího se množství kortikotropinu (ACTH), zatímco nárůst volného kortizolu inhibuje sekreci ACTH. Normálně je systém HPA charakterizován denním (cirkadiánním) rytmem. Hladiny ACTH v séru stoupají z nejnižšího bodu kolem 22:00 na maximální hladinu kolem 6:00. Zvyšující se hladiny ACTH stimulují aktivitu kůry nadledvin, což vede ke zvýšení plazmatického kortizolu s maximálními hladinami mezi 2:00 a 8:00. Toto zvýšení kortizolu tlumí produkci ACTH a následně aktivitu kůry nadledvin. Během dne dochází k postupnému poklesu plazmatických kortikoidů s nejnižšími hladinami kolem půlnoci.
Diurnální rytmus osy HPA se ztrácí u Cushingovy choroby, syndromu hyperfunkce kůry nadledvin charakterizované obezitou s dostředivým rozložením tuku, ztenčením kůže se snadnou tvorbou modřin, úbytkem svalů se slabostí, hypertenzí, latentním diabetem, osteoporózou, nerovnováhou elektrolytů, atd. Stejné klinické nálezy hyperadrenokorticismu lze zaznamenat při dlouhodobé terapii farmakologickými dávkami kortikoidů podávaných v konvenčních denních rozdělených dávkách. Zdá se tedy, že narušení denního cyklu s udržováním zvýšených hodnot kortikoidů v noci může hrát významnou roli v rozvoji nežádoucích kortikoidních účinků. Únik z těchto neustále zvýšených plazmatických hladin i na krátkou dobu může být nápomocný při ochraně před nežádoucími farmakologickými účinky.
Během konvenční terapie farmakologickými dávkami kortikosteroidů je produkce ACTH inhibována s následnou supresí produkce kortizolu kůrou nadledvin. Doba zotavení pro normální aktivitu HPA se liší v závislosti na dávce a délce léčby. Během této doby je pacient zranitelný vůči jakékoli stresové situaci. Ačkoli se ukázalo, že po jedné ranní dávce prednisolonu (10 mg) je podstatně menší suprese nadledvin ve srovnání se čtvrtinou této dávky podávané každých šest hodin, existují důkazy, že určitý supresivní účinek na aktivitu nadledvin může být přenesen. do následujícího dne, kdy jsou použity farmakologické dávky. Dále se ukázalo, že jedna dávka určitých kortikosteroidů způsobí potlačení kůry nadledvin po dobu dvou nebo více dnů. Jiné kortikoidy, včetně methylprednisolonu, hydrokortizonu, prednisonu a prednisolonu, jsou považovány za krátkodobě působící (vyvolávají supresi kůry nadledvin po dobu 1¼ až 1½ dnů po jednorázové dávce), a proto se doporučují pro terapii každý druhý den.
Při zvažování terapie obden je třeba mít na paměti následující:
JAK DODÁVÁNO
MEDROL (methylprednisolon) tablety jsou dostupné v následujících silách a velikostech balení:
2 mg (růžové, eliptické, rýhované, s potiskem MEDROL (methylprednisolon) 2) Láhve po 100 NDC 0009-0049-02
4 mg (bílá, elipsovitá, rýhovaná, s potiskem MEDROL (methylprednisolon) 4) Lahve po 100 NDC 0009-0056-02 Lahve po 500 NDC 0009-0056-03 Jednodávkové balení po 100 NDC 0009-0056-05 Použití DOSEPAK™15 DOS tablety) NDC 0009-0056-04
8 mg (broskvová, eliptická, rýhovaná, s potiskem MEDROL (methylprednisolon) 8) Láhve po 25 NDC 0009-0022-01
16 mg (bílá, eliptická, rýhovaná, s potiskem MEDROL (methylprednisolon) 16) Lahve po 50 NDC 0009-0073-01

32 mg (broskvová, eliptická, rýhovaná, s potiskem MEDROL (methylprednisolon) 32) Láhve po 25 NDC 0009-0176-01
Skladujte při kontrolované pokojové teplotě 20° až 25°C (68° až 77°F) [viz USP].
Vyrobeno pro: Pharmacia & Upjohn Company., Dceřiná společnost Pharmacia Corporation, Kalamazoo, MI 49001, USA Autor: MOVA Pharmaceuticals., Manati, PR 00674 Revize května 2002 Datum revize FDA: 25. 10. 2002
VEDLEJŠÍ EFEKTY
Poruchy tekutin a elektrolytů Retence sodíku Městnavé srdeční selhání u citlivých pacientů Hypertenze Retence tekutin Ztráta draslíku Hypokalemická alkalóza
Muskuloskeletální Svalová slabost Ztráta svalové hmoty Steroidní myopatie Osteoporóza Ruptura šlachy, zejména Achillovy šlachy Kompresivní zlomeniny obratlů Aseptická nekróza hlavic femuru a humeru Patologická zlomenina dlouhých kostí
Gastrointestinální Peptický vřed s možnou perforací a krvácením Pankreatitida Abdominální distenze Ulcerózní ezofagitida Po léčbě kortikosteroidy bylo pozorováno zvýšení alanintransamináz (ALT, SGPT), aspartáttransamináz (AST, SGOT) a alkalické fosfatázy. Tyto změny jsou obvykle malé, nejsou spojeny s žádným klinickým syndromem a jsou reverzibilní po vysazení.
Dermatologické Zhoršené hojení ran Petechie a ekchymózy Může potlačovat reakce na kožní testy Tenká křehká kůže Erytém obličeje Zvýšené pocení
Neurologický Zvýšený intrakraniální tlak s edémem papily (pseudotumor cerebri) obvykle po léčbě Křeče Vertigo Bolesti hlavy
Endokrinní Rozvoj cushingoidního stavu Potlačení růstu u dětí Sekundární adrenokortikální a hypofyzární nereakce, zejména v období stresu, jako je trauma, operace nebo onemocnění Menstruační nepravidelnosti Snížená tolerance sacharidů Projevy latentního diabetes mellitus Zvýšená potřeba inzulínu nebo perorálních hypoglykemik u diabetiků
Oční Zadní subkapsulární katarakta Zvýšený nitrooční tlak Glaukom Exoftalmus
Metabolický Negativní dusíková bilance v důsledku katabolismu proteinů Po perorální i parenterální léčbě byly hlášeny následující další reakce: Kopřivka a jiné alergické, anafylaktické nebo hypersenzitivní reakce.
DROGOVÉ INTERAKCE
Farmakokinetické interakce uvedené níže jsou potenciálně klinicky důležité. Při současném užívání cyklosporinu a methylprednisolonu dochází k vzájemné inhibici metabolismu; proto je možné, že nežádoucí účinky spojené s individuálním užíváním kteréhokoli léku mohou být náchylnější k výskytu. Při současném užívání methylprednisolonu a cyklosporinu byly hlášeny křeče. Léky, které indukují jaterní enzymy, jako je fenobarbital, fenytoin a rifampin, mohou zvýšit clearance methylprednisolonu a mohou vyžadovat zvýšení dávky methylprednisolonu k dosažení požadované odpovědi. Léky jako troleandomycin a ketokonazol mohou inhibovat metabolismus methylprednisolonu a tím snižovat jeho clearance. Proto by dávka methylprednisolonu měla být titrována, aby se zabránilo toxicitě steroidů.
Methylprednisolon může zvýšit clearance chronické vysoké dávky aspirinu. To by mohlo vést ke snížení sérových hladin salicylátu nebo ke zvýšení rizika toxicity salicylátu při vysazení methylprednisolonu. Aspirin by měl být používán opatrně ve spojení s kortikosteroidy u pacientů trpících hypoprotrombinémií.
Účinek methylprednisolonu na perorální antikoagulancia je variabilní. Existují zprávy o zvýšených i snížených účincích antikoagulancií při současném podávání s kortikosteroidy. K udržení požadovaného antikoagulačního účinku by proto měly být sledovány koagulační indexy.
VAROVÁNÍ
U pacientů na kortikoterapii vystavených neobvyklému stresu je indikováno zvýšené dávkování rychle působících kortikosteroidů před, během a po stresové situaci.
Kortikosteroidy mohou maskovat některé známky infekce a během jejich užívání se mohou objevit nové infekce. Infekce jakýmkoli patogenem, včetně virových, bakteriálních, plísňových, prvokových nebo helmintických infekcí, v jakékoli poloze těla, mohou být spojeny s použitím kortikosteroidů samotných nebo v kombinaci s jinými imunosupresivními látkami, které ovlivňují buněčnou imunitu, humorální imunitu nebo funkci neutrofilů .1
Tyto infekce mohou být mírné, ale mohou být závažné a někdy smrtelné. Se zvyšujícími se dávkami kortikosteroidů se zvyšuje četnost výskytu infekčních komplikací.2 Při použití kortikosteroidů může dojít ke snížení rezistence a neschopnosti lokalizovat infekci.
Dlouhodobé užívání kortikosteroidů může způsobit zadní subkapsulární kataraktu, glaukom s možným poškozením zrakových nervů a může zvýšit vznik sekundárních očních infekcí způsobených plísněmi nebo viry.
Použití v těhotenství: Vzhledem k tomu, že nebyly provedeny adekvátní reprodukční studie u lidí s kortikosteroidy, použití těchto léků v těhotenství, u kojících matek nebo u žen ve fertilním věku vyžaduje, aby byly zváženy možné přínosy léku oproti potenciálním rizikům pro matku. a embryo nebo plod. Děti narozené matkám, které během těhotenství dostávaly značné dávky kortikosteroidů, by měly být pečlivě sledovány na známky hypoadrenalismu.
Průměrné a velké dávky hydrokortizonu nebo kortizonu mohou způsobit zvýšení krevního tlaku, zadržování soli a vody a zvýšené vylučování draslíku. U syntetických derivátů je výskyt těchto účinků méně pravděpodobný, kromě případů, kdy se používají ve velkých dávkách. Může být nezbytné dietní omezení soli a suplementace draslíku. Všechny kortikosteroidy zvyšují vylučování vápníku.
Podání živých nebo živých, atenuovaných vakcín je kontraindikováno u pacientů užívajících imunosupresivní dávky kortikosteroidů. Usmrcené nebo inaktivované vakcíny mohou být podávány pacientům, kteří dostávají imunosupresivní dávky kortikosteroidů; odpověď na takové vakcíny však může být snížena. U pacientů, kteří dostávají neimunosupresivní dávky kortikosteroidů, lze provést indikované imunizační postupy.
Použití tablet MEDROL (methylprednisolon) u aktivní tuberkulózy by mělo být omezeno na případy fulminující nebo diseminované tuberkulózy, ve kterých se kortikosteroid používá k léčbě onemocnění ve spojení s vhodným antituberkulózním režimem.
Pokud jsou kortikosteroidy indikovány u pacientů s latentní tuberkulózou nebo tuberkulínovou reaktivitou, je nutné pečlivé sledování, protože může dojít k reaktivaci onemocnění. Během dlouhodobé léčby kortikosteroidy by tito pacienti měli dostávat chemoprofylaxi.
Osoby, které užívají léky, které potlačují imunitní systém, jsou náchylnější k infekcím než zdraví jedinci. Například plané neštovice a spalničky mohou mít u neimunních dětí nebo dospělých na kortikosteroidech závažnější nebo dokonce smrtelný průběh. U takových dětí nebo dospělých, kteří neměli tato onemocnění, je třeba věnovat zvláštní pozornost tomu, aby se zabránilo expozici. Není známo, jak dávka, cesta a délka podávání kortikosteroidů ovlivňuje riziko rozvoje diseminované infekce. Není také znám podíl základního onemocnění a/nebo předchozí léčby kortikosteroidy na riziku. Při expozici planým neštovicím může být indikována profylaxe imunoglobulinem proti varicella zoster (VZIG). Při expozici spalničkám může být indikována profylaxe sdruženým intramuskulárním imunoglobulinem (IG). (Viz příslušné příbalové informace pro kompletní informace o předepisování VZIG a IG.) Pokud se rozvinou plané neštovice, lze zvážit léčbu antivirotiky. Podobně by měly být kortikosteroidy používány s velkou opatrností u pacientů se známou nebo suspektní infestací Strongyloides (zánět červů). U takových pacientů může imunosuprese vyvolaná kortikosteroidy vést k hyperinfekci a šíření Strongyloides s rozšířenou migrací larev, často doprovázenou těžkou enterokolitidou a potenciálně fatální gramnegativní septikémií.
OPATŘENÍ
Obecná bezpečnostní opatření
Sekundární adrenokortikální insuficience vyvolaná léky může být minimalizována postupným snižováním dávky. Tento typ relativní insuficience může přetrvávat měsíce po přerušení léčby; proto v jakékoli stresové situaci, ke které dojde během tohoto období, by měla být hormonální terapie znovu zahájena. Protože může být narušena sekrece mineralokortikoidů, je třeba současně podávat sůl a/nebo mineralokortikoid.
U pacientů s hypotyreózou au pacientů s cirhózou je zvýšený účinek kortikosteroidů.
Kortikosteroidy by měly být používány s opatrností u pacientů s očním herpes simplex kvůli možné perforaci rohovky.
Ke kontrole léčeného stavu by měla být použita nejnižší možná dávka kortikosteroidu, a pokud je možné snížení dávky, mělo by být snižování postupné.
Při užívání kortikosteroidů se mohou objevit psychické poruchy, od euforie, nespavosti, změn nálad, změn osobnosti a těžké deprese až po upřímné psychotické projevy. Kortikosteroidy mohou také zhoršit stávající emoční nestabilitu nebo psychotické sklony.
Steroidy by měly být používány s opatrností u nespecifické ulcerózní kolitidy, pokud existuje pravděpodobnost hrozící perforace, abscesu nebo jiné pyogenní infekce; divertikulitidu; čerstvé střevní anastomózy; aktivní nebo latentní peptický vřed; renální insuficience; hypertenze; osteoporóza; a myasthenia gravis.
Růst a vývoj kojenců a dětí na dlouhodobé léčbě kortikosteroidy je třeba pečlivě sledovat.
U pacientů léčených kortikosteroidy byl hlášen výskyt Kaposiho sarkomu. Vysazení kortikosteroidů může vést ke klinické remisi.
Ačkoli kontrolované klinické studie prokázaly, že kortikosteroidy jsou účinné při urychlení odeznění akutních exacerbací roztroušené sklerózy, neukazují, že by kortikosteroidy ovlivnily konečný výsledek nebo přirozený průběh onemocnění. Studie ukazují, že k prokázání významného účinku jsou nutné relativně vysoké dávky kortikosteroidů. (Vidět DÁVKOVÁNÍ A PODÁVÁNÍ .)
Vzhledem k tomu, že komplikace léčby glukokortikoidy jsou závislé na velikosti dávky a délce léčby, musí být v každém jednotlivém případě učiněno rozhodnutí o poměru rizika a přínosu, pokud jde o dávku a délku léčby a o tom, zda má být léčba prováděna denně nebo přerušovaně. být použit.
REFERENCE
1 Fekety R. Infekce spojené s kortikosteroidy a imunosupresivní léčbou. V: Gorbach SL, Bartlett JG, Blacklow NR, ed. Infekční choroby. Philadelphia: WBSaunders Company 1992:1050-1.
Stuck AE, Minder CE, Frey FJ. Riziko infekčních komplikací u pacientů užívajících glukokortikoidy. Rev Infect Dis 1989:11(6):954-63.
PŘEDÁVKOVAT
Nebyly poskytnuty žádné informace.
KONTRAINDIKACE
Systémové plísňové infekce a známá přecitlivělost na složky.
KLINICKÁ FARMAKOLOGIE
AKCE
Přirozeně se vyskytující glukokortikoidy (hydrokortison a kortizon), které mají rovněž vlastnosti zadržující sůl, se používají jako substituční terapie u stavů adrenokortikální nedostatečnosti. Jejich syntetické analogy se primárně používají pro své silné protizánětlivé účinky při poruchách mnoha orgánových systémů.
Glukokortikoidy způsobují hluboké a rozmanité metabolické účinky. Kromě toho modifikují imunitní reakce těla na různé podněty.
INFORMACE PRO PACIENTA
Osoby, které užívají imunosupresivní dávky kortikosteroidů, by měly být varovány, aby se vyhnuly expozici planým neštovicím nebo spalničkám. Pacienti by měli být také upozorněni, že pokud jsou vystaveni, měli by neprodleně vyhledat lékařskou pomoc.
